Статья
Болезни суставов
Болезни суставов и опорно-двигательного аппарата — одни из самых распространённых причин снижения качества жизни. Например, остеоартроз, ревматоидный артрит, подагра, анкилозирующий спондилоартрит, реактивный артрит, артроз, псориатический артрит не только вызывают боль, но и постепенно ограничивают двигательную активность. Нарушение функции одного сустава приводит к перераспределению нагрузки и повышению изнашиваемости соседних суставов. Сустав — это подвижное соединение двух или нескольких костей, обеспечивающее свободу движений в скелете человека. Поверхности костей, соприкасающиеся в суставе, покрыты гладким гиалиновым хрящом, который минимизирует трение и амортизирует нагрузку при ходьбе, беге или прыжках.
Место сочленения окружено суставной капсулой (сумкой), внутри которой содержится синовиальная жидкость, обеспечивающая плавность движений. Снаружи сустав укреплён связками, а мышцы и сухожилия отвечают как за стабильность, так и за активную подвижность. Некоторые суставы, особенно крупные (например, коленный), имеют дополнительные анатомические структуры:
- Мениски — хрящевые прокладки, улучшающие амортизацию;
- Внутрисуставные связки — обеспечивают точное сопоставление костей;
- Хрящевые диски или губы — увеличивают конгруэнтность суставных поверхностей.
Именно сложность строения делает суставы уязвимыми. Это объясняет высокую распространённость суставных заболеваний — от дегенеративного остеоартроза и воспалительных артритов до последствия травм, например, переломы суставных костей, растяжения связок, разрывы сухожилий.
Первый и ключевой шаг на пути к восстановлению — это понимание природы болезни: её причин, характерных симптомов и особенностей диагностики. Только разобравшись в механизмах развития патологии, можно подобрать грамотную стратегию лечения, замедлить прогрессирование заболевания и вернуть себе активность и свободу движений. Если заболевание суставов не лечить, то оно прогрессирует и вызовет осложнения
Основные симптомы
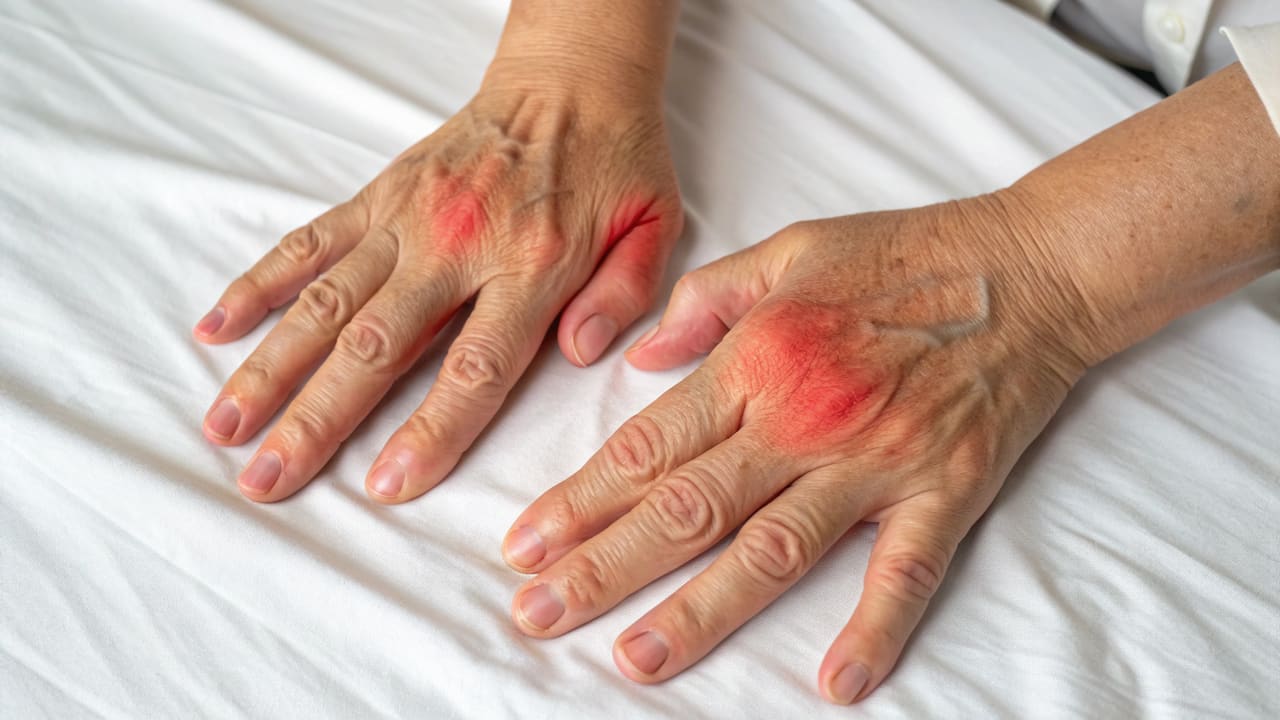
Люди, страдающие от патологий опорно-двигательного аппарата, чаще всего отмечают следующие проявления:
- боль — может быть ноющей, острой, постоянной, возникать после физической активности, утром, в вечернее время или при определённых движениях. Как правило, боль усиливается даже в покое, со временем она становится сильнее и распространяется на другие области;
- утренняя скованность, когда первые шаги после пробуждения даются с трудом, а суставы «будто ржавые»;
- покраснение в области суставов,
- ограничение объема активных движений;
- разрушение сустава, которое появляется на поздних стадиях заболевания;
- появление повышенной температуры в ответ на различные образования в коже, подкожной клетчатке, мышцах (уплотнения, новообразования, затеки, петрификаты и др.);
- отёчность в области поражённого сустава — часто сопровождается локальным повышением температуры кожи;
- хруст или щелчки при движении — особенно характерны для остеоартроза;
- ощущение нестабильности, сустав «не держится» или «выскальзывает» — особенно актуально при повреждениях связок или тяжёлых формах артрита.
Течение большинства хронических суставных заболеваний носит рецидивирующий характер.
Раннее распознавание этих признаков и своевременное обращение к врачу — ключ к замедлению прогрессирования болезни и сохранению качества жизни.
Факторы, повышающие риск развития артралгии:
- Травмы в анамнезе: ушибы, вывихи, растяжения связок, а также длительные перегрузки (например, работа на коленях или повторяющиеся движения);
- Возраст старше 40 лет — с возрастом снижается регенеративный потенциал хрящевой ткани;
- Синдром гипермобильности суставов, при котором связки слишком эластичны, что повышает риск микротравм;
- Дефицит витамина D, играющего ключевую роль в поддержании здоровья костей и суставов;
- Приём определённых лекарств: ингибиторов ароматазы (при онкологии), некоторых антибиотиков, препаратов химиотерапии;
- Инфекционные заболевания, в том числе клещевой боррелиоз (болезнь Лайма), вирусные гепатиты, краснуха, ВИЧ, острый тонзиллит;
- Заболевания нервной системы;
- Хронические очаги инфекции: кариес, тонзиллит, урогенитальные инфекции (цистит, уретрит, ИППП);
- Ревматические заболевания околосуставных мягких тканей ;
- Системные аутоиммунные болезни, когда иммунная система поражает собственные ткани и клетки: системная склеродермия, васкулиты, волчанка;
- Начальные стадии воспалительных артритов, когда симптомы ещё не выражены;
- Ортопедические нарушения: плоскостопие, сколиоз, нарушения осанки;
- Остеопороз, снижающий прочность костной ткани и косвенно влияющий на стабильность суставов;
- Метаболические нарушения, например, подагра из-за нарушения обмена уратов;
- Период активного роста у детей и подростков, когда кости и мышцы развиваются неравномерно, что может вызывать временные боли (так называемые «боли роста»).
Диагностика

Эффективное лечение заболеваний опорно-двигательного аппарата начинается с точной и своевременной диагностики. Поэтому при первых признаках необходимо обратиться в медицинский центр и записаться на прием к врачу. Только комплексный подход позволяет выявить причину симптомов и подобрать адекватную терапию.
1. Клинический осмотр
Первичный приём у врача-ревматолога или ортопеда включает сбор анамнеза и физикальное обследование. Специалист оценивает объём движений, проверяет наличие болезненности, отёчности, деформаций и локальной гипертермии в суставах.
2. Лабораторные анализы:
- Общий и биохимический анализ крови — выявляют уровень С-реактивного белка, скорость оседания эритроцитов (СОЭ).
- При подозрении на подагру определяют уровень мочевой кислоты.
- Для диагностики ревматоидного артрита исследуют ревматоидный фактор (РФ) и антитела к циклическому цитруллинированному пептиду (АЦЦП) — один из самых чувствительных маркеров.
- При подозрении на анкилозирующий спондилоартрит проводят тест на ген HLA-B27.
- Анализ синовиальной жидкости, полученной путём пункции сустава, позволяет исключить инфекцию и обнаружить кристаллы уратов — подтверждение подагры.
3. Инструментальные методы:
- Рентгенография — базовый метод для оценки сужения суставной щели, остеофитов, костных эрозий и других дегенеративных изменений.
- УЗИ суставов — безопасный и доступный способ выявить скопление жидкости, синовит, повреждения сухожилий.
- МРТ (магнитно-резонансная томография) для детального изучения хрящей, связок, менисков и воспалительных очагов на самых ранних стадиях.
- КТ (компьютерная томография) — используется при сложных случаях, особенно при оценке позвоночника и мелких суставов.
- Денситометрия — исследование плотности костной ткани, необходимое для выявления остеопороза, который часто сопутствует артритам и возрастным изменениям.
На основе всех полученных данных врач формирует полную клиническую картину, ставит точный диагноз и разрабатывает индивидуальный план лечения и реабилитации, направленный не только на купирование симптомов, но и на замедление прогрессирования болезни.
Ранняя диагностика — это шанс избежать инвалидности и вернуться к активной жизни. Быстрое и грамотное лечение поможет предотвратить осложнения, обеспечит условия для выздоровления.
Комплексное лечение

В зависимости от причин возникновения серьезных патологий применяется многоуровневый, индивидуализированный подход, сочетающий медикаментозные и немедикаментозные методы.
При необходимости рекомендуется хирургическое вмешательство.
1. Медикаментозная терапия
Первостепенная задача на начальном этапе — контроль болевого синдрома и подавление воспаления. Для этого врач назначит:
- Нестероидные противовоспалительные препараты (НПВС) в таблетках или капсулах — они быстро уменьшают отёк, боль и скованность.
- Местные средства — гели, кремы и мази с противовоспалительным или разогревающим эффектом — позволяют воздействовать непосредственно на очаг поражения.
- Инъекции гиалуроновой кислоты — «жидкие протезы» синовиальной жидкости. Они восстанавливают смазку в суставе, улучшают амортизацию, питают хрящ и значительно снижают трение.
- Лечебные блокады — введение анестетиков или кортикостероидов непосредственно в полость сустава — применяются при выраженных болях и дают быстрый, хотя и временный, эффект.
2. Лечебная физкультура и массаж
Подобранный специалистом комплекс упражнений:
- улучшает микроциркуляцию в тканях,
- стимулирует обменные процессы в хряще,
- укрепляет мышечный корсет, разгружая суставы.
Важно: нагрузка должна быть умеренной и регулярной, без рывков и перегрузок.
Массаж дополняет ЛФК. С помощью механического воздействия снимаются мышечные спазмы, улучшаются лимфоотток и кровоснабжение. Однако проводить его должен квалифицированный мануальный терапевт, особенно в периоды обострения.
3. Физиотерапия
Курс физиопроцедур (обычно 10–15 сеансов) значительно усиливает результаты медикаментозной и двигательной терапии. Наиболее эффективные методы:
- Магнитотерапия — снижает воспаление и отёк;
- Электрофорез — доставляет лекарства глубоко в ткани через кожу;
- Ультразвук — улучшает регенерацию хряща;
- Лазеротерапия — обладает противовоспалительным и обезболивающим действием;
- Иглорефлексотерапия — активизирует собственные ресурсы организма для восстановления;
- Физиотерапия особенно эффективна в ремиссии, когда цель — закрепить результат и предотвратить рецидив.
4. Питание
Правильный рацион — неотъемлемая часть терапии, чтобы снизить избыточный вес. Рекомендуется:
- Увеличить потребление продуктов с омега-3 жирными кислотами (жирная рыба, льняное семя, грецкие орехи).
- Обеспечить достаточное поступление кальция и витамина D (молочные продукты, зелень, яйца, солнечный свет) для поддержания костной ткани.
- Ограничить сахар, поваренную соль, трансжиры и красное мясо.
Важно обратить внимание на первые симптомы — резкие боли, скованность, отёки — и не откладывать визит к специалисту. Современная медицина предлагает современные методы диагностики и терапии, которые помогают не только снять боль, но и сохранить подвижность на долгие годы. В некоторых случаях возможно обойтись без операции, особенно если вовремя начать лечение и укрепление мышечного корсета.
Санаторий «Mriya Life» — пятизвёздочный курорт в Крыму — предлагает не просто отдых, а научно обоснованную программу восстановления для тех, кто столкнулся с заболеваниями опорно-двигательного аппарата: артритами, остеохондрозом, спондилоартритами, остеопорозом, патологиями соединительной ткани и другими состояниями.
Здесь посетители получают полноценное комплексное обследование, разработанное на основе принципов доказательной медицины. Программа включает:
- Функциональную диагностику — для оценки состояния суставов, мышц, осанки и биомеханики движения;
- Расширенную лабораторную панель (больше 100 показателей) — от маркеров воспаления до генетических и метаболических профилей;
- Консилиум экспертов научно-исследовательского центра «Мрии» — ревматологов, неврологов, ортопедов и специалистов по управлению биологическим возрастом;
- Персонализированные рекомендации по лечению, питанию, физической активности и профилактике рецидивов — с учётом анализов, образа жизни и целей оздоровления.
Всё это дополняется целебным климатом южного берега Крыма, насыщенным йодом и фитонцидами, а также роскошной инфраструктурой премиум-класса: от spa-зон и термальных бассейнов до номеров с панорамным видом на Черное море.
Wellness-курорт Mriya Life
Эксклюзивное место для приватного отдыха, гармонизации и восстановления здоровья.